- Enfermedad de Parkinson
-
Enfermedad de Parkinson Clasificación y recursos externos CIE-10 G20, F02.3 CIE-9 332.0 OMIM 168600 DiseasesDB 9651 MedlinePlus Información de salud en la enciclopedia MedlinePlus PubMed Buscar en Medline mediante PubMed (en inglés) eMedicine neuro/304  Aviso médico
Aviso médico La enfermedad de Parkinson (EP), también denominada Parkinsonismo idiopático o parálisis agitante,[1] es un trastorno neurodegenerativo crónico que conduce con el tiempo a una incapacidad progresiva, producido a consecuencia de la destrucción, por causas que todavía se desconocen, de las neuronas pigmentadas de la sustancia negra.[2] [3] Frecuentemente clasificada como un trastorno del movimiento, la enfermedad de Parkinson también desencadena alteraciones en la función cognitiva, en la expresión de las emociones y en la función autónoma.[4]
Esta enfermedad representa el segundo trastorno neurodegenerativo por su frecuencia, situándose únicamente por detrás de la enfermedad de Alzheimer.[2] Está extendida por todo el mundo y afecta tanto al sexo masculino como al femenino, siendo frecuente que aparezca a partir del sexto decenio de vida. Sin embargo, además de esta variedad tardía, existe otra versión precoz que se manifiesta en edades inferiores a los cuarenta años.[1] [2]
En la actualidad, el diagnóstico está basado en la clínica, puesto que no se ha identificado ningún marcador biológico de esta enfermedad. Por ello, el diagnóstico de la misma se apoya en la detección de la característica tríada rigidez-temblor-acinesia y en la ausencia de síntomas atípicos, aunque también tiene importancia la exclusión de otros posibles trastornos por medio de técnicas de imagen cerebral o de analíticas sanguíneas. Es importante destacar que hasta el momento la ciencia médica no ha conseguido dar con un método definitivo que cure la enfermedad, aunque cierto es que por medio del tratamiento farmacológico, e incluso quirúrgico, se pueden paliar algunos de los síntomas más molestos.[1] [5]
En el año 1997, la Organización Mundial de la Salud estableció que el 11 de abril se celebraría el Día mundial del Parkinson, con el objetivo de acrecentar la concienciación de las necesidades de las personas aquejadas de esta dolencia. Fue esta la fecha escogida al coincidír con el nacimiento de James Parkinson, el médico británico que describió por vez primera la «parálisis agitante», término que él mismo acuñó.[6]
Contenido
Descubrimiento
La enfermedad fue descrita y documentada en 1817 (Essay on the Shaking Palsy) por el médico británico Dr. James Parkinson; los cambios bioquímicos asociados fueron identificados en los años 1960.
A principios de 2011, los investigadores identificaron un defecto cerebral fundamental que es el distintivo de la enfermedad: las pérdidas de células cerebrales que producen un neurotransmisor -la dopamina- fundamental, entre otros, en los circuitos cerebrales implicados en el control del movimiento. Este descubrimiento llevó a los científicos a encontrar el primer tratamiento eficaz de la enfermedad de Parkinson y sugirió formas de elaborar terapias nuevas y aún más eficaces. Es el ejemplo más común de una serie de trastornos neurodegenerativos caracterizados por la acumulación en las neuronas presinápticas de la proteína α-sinucleina. Casi todas las formas de parkinsonismo son el resultado de la reducción de la transmisión dopaminérgica en las neuronas de los ganglios basales, parte de las vías dopaminérgicas del cerebro.[7]
Epidemiología
 El consumo de agua proveniente de pozos, puede ser una de las razones por las que existe una mayor prevalencia de EP en el ámbito rural.[8]
El consumo de agua proveniente de pozos, puede ser una de las razones por las que existe una mayor prevalencia de EP en el ámbito rural.[8]
Globalmente, la incidencia anual de EP es de dieciocho nuevos casos por cada cien mil habitantes, pero la alta esperanza de vida que suelen presentar los pacientes hace que la prevalencia de la enfermedad en la población sea cuantitativamente mayor que la incidencia, registrándose unos ciento sesenta y cuatro casos por cada cien mil habitantes. Según los estudios auspiciados por el grupo de estudio del Europarkinson, la prevalencia de EP en el continente europeo es de 1,43% en las personas que superan los sesenta años de edad, aunque se han hecho estimaciones en estados como España o Reino Unido, que exponen que cerca de ciento veinte mil habitantes se ven afectados por esta enfermedad en sendos países. En América del Norte la cifra se dispara hasta el millón de pacientes aquejados de EP, estando afectada un 1% de la población que supera los 65 años.
En edades tempranas, concretamente antes de los cuarenta años, la EP es excepcional y su prevalencia es menor del 1/100000. La incidencia de esta enfermedad empieza a aumentar a partir de los cincuenta años y no se estabiliza hasta los ochenta, si bien este hecho puede ser resultado de un sesgo de selección.
Es una enfermedad presente en todas las regiones del mundo y en todos los grupos étnicos, aunque su prevalencia en la raza caucásica (fluctúa entre los ochenta y cuatro y los doscientos setenta casos por cada cien mil habitantes) es más importante que entre las personas de raza negra y en los orientales, donde parece ser que se registran muchos menos casos. A nivel mundial, se ha sugerido la existencia de un patrón de prevalencia que decrece de norte a sur. Por otra banda, varios estudios han puesto al descubierto una prevalencia acentuada de EP en el medio rural, especialmente entre los varones. Esto podría ser debido a que la vida en el campo podría incluir diferentes exposiciones medioambientales, como algunas sustancias identificadas en el agua de los pozos o a los pesticidas e insecticidas.[8]
Evolución de la mortalidad
Los estudios sobre la mortalidad en la EP se encuentran limitados por la escasez de precisión de los certificados de defunción, así como por la confusión diagnóstica entre el parkinsonismo idiopático y otros tipos de trastornos neurodegenerativos. Con todo ello, puede establecerse que las tasas de mortalidad por EP son bajas para cualquier estrato de edad y que la edad de la muerte de los pacientes ha ido desplazándose hasta edades más avanzadas, por un progresivo aumento de la esperanza de vida. Además, todo parece indicar que el tratamiento con levodopa reduce el riesgo de muerte de los pacientes, especialmente durante los primeros años de la enfermedad. De hecho, y en efecto la mortalidad estandarizada de la EP se situaba en 2,9 antes de haberse producido la introducción de la levodopa, pues tras la aparición del fármaco la cifra experimentó un colosal descenso que la dejó en 1,3, proporcionándole a los pacientes una esperanza de vida que rozaba la normalidad. Sin embargo, una revisión sistemática del efecto de levodopa en el cambio de la esperanza de vida demostró que la mejora que se había producido a consecuencia del tratamiento farmacológico era menor, con una estimación de la mortalidad estandarizada de 2,1.[Nota 1]
Cuando se sobreviene la muerte en los pacientes aquejados de EP, esta suele ser debida a una infección intercurrente, generalmente torácica, o a un traumatismo producido en alguna de las caídas ocasionadas por la inestabilidad postural. Cabe destacar, que los paciente con EP tienen una menor probabilidad de fallecer a consecuencia de cáncer o de enfermedades cardiovasculares que la población general.
Características clínicas
El diagnóstico puede realizarse en aquellos individuos que presenten al menos 2 de 4 signos cardinales:
- Temblor en reposo.
- Rigidez muscular.
- Bradicinesia (lentitud de los movimientos voluntarios).
- Pérdida de reflejos posturales.
El temblor en reposo está presente en ~85 % de los casos de EP. La ausencia de expresión facial, disminución del parpadeo y del movimiento de los brazos al caminar completan el cuadro clínico.
Manifestaciones motoras
- Bradicinesia.
- Alteración de la motricidad fina.
- Micrografía (Estado en que la letra en manuscrita del paciente cada vez se hace más pequeña e ilegible).
- Hipofonía.
- Sialorrea. (Producción excesiva de saliva)
- Temblor en reposo de 4 a 6 Hz.
- Rigidez muscular.
- Alteración de la postura.
- Inestabilidad postural.
Características no motoras
- Depresión y ansiedad.
- Alteraciones cognitivas.
- Trastornos del sueño.
- Alteraciones sensoriales y dolor.
- Anosmia. (Pérdida o disminución del sentido del olfato)
- Trastornos de la función autonómica.
Efectos secundarios
La disfunción autonómica se acompaña de diversas manifestaciones: hipotensión ortostática, estreñimiento, urgencia miccional, sudoración excesiva, seborrea. La hipotensión ortostática puede ser ocasionada tanto por la denervación simpática del corazón como por efecto colateral de la terapia dopaminomimética.
La depresión afecta a aproximadamente el 50% de los pacientes con enfermedad de Parkinson y puede presentarse en cualquier momento de evolución de la enfermedad, sin embargo se debe tener en cuenta que puede ser agravada por la administración de agentes antiparkinsonianos y psicotrópicos; otras causas de depresión refractaria a tratamiento incluyen: hipotiroidismo, hipogonadismo, déficit de vitamina B12.
Los síntomas psicóticos (más que una genuina psicosis se trata de la semiología de una demencia) afectan a 6 – 45% de los pacientes, en etapas tempranas incluyen alucinaciones visuales, aunque la depresión y la demencia son los principales desencadenantes de la psicosis, también lo es la administración de agentes dopaminérgicos, anticolinérgicos, amantadina, selegilina..
Etiología
Se desconoce la causa de dicha enfermedad. Han surgido múltiples hipótesis patogénicas. Entre las mejor fundamentadas se encuentran las que implican un factor tóxico, hasta ahora desconocido, y factores genéticos.
Independientemente de cual sea la causa última, se conocen diversos procesos probablemente implicados en la producción del daño neuronal. Entre ellos la formación de radicales libres. Estos son compuestos inestables debido a que carecen de un electrón. En un intento por reemplazar el electrón que falta, los radicales libres reaccionan con las moléculas circundantes (especialmente metales tales como el hierro), en un proceso llamado oxidación. Se considera que la oxidación ocasiona daño a los tejidos, incluidas las neuronas. Normalmente, los antioxidantes, productos químicos que protegen a las células de este daño, mantienen bajo control el daño producido por los radicales libres. Las pruebas de que los mecanismos oxidativos pueden ocasionar o contribuir a la enfermedad de Parkinson incluyen el hallazgo de que los pacientes con la enfermedad tienen niveles elevados de hierro en el cerebro, en especial en la materia gris, y niveles decrecientes de ferritina, que sirve como mecanismo protector rodeando o formando un círculo alrededor del hierro y aislándolo.
Otros científicos han sugerido que la enfermedad de Parkinson puede ocurrir cuando una toxina externa o interna destruye selectivamente las neuronas dopaminérgicas. Un factor de riesgo ambiental tal como la exposición a pesticidas, o una toxina en el suministro de alimentos, es un ejemplo de la clase de desencadenante externo que pudiera, hipotéticamente, ocasionar la enfermedad de Parkinson. La teoría tiene entre sus apoyos el hecho de que algunas toxinas, tales como 1-metil-4-fenil-1,2,3,6, -tetrahidropiridina (MPTP) inducen síntomas similares a los de la enfermedad de Parkinson así como lesiones en las neuronas de la materia gris en los seres humanos y en animales. Sin embargo, hasta la fecha, ninguna investigación ha proporcionado prueba definitiva de que una toxina sea la causa de la enfermedad.
Una teoría relativamente nueva explora el papel de los factores genéticos en el desarrollo de la enfermedad de Parkinson. De un 15 a un 25 por ciento de los pacientes de Parkinson tienen un familiar cercano que ha experimentado síntomas de Parkinson. Después de que los estudios en animales demostraran que MPTP interfiere con el funcionamiento de las mitocondrias dentro de las células nerviosas, los investigadores se interesaron en la posibilidad de que el deterioro en el ADN de las mitocondrias puede ser la causa de la enfermedad de Parkinson. Las mitocondrias son orgánulos esenciales que se encuentran en todas las células animales que convierten la energía de los alimentos en combustible para las células.
Por último, otra teoría propone que la enfermedad de Parkinson ocurre cuando, por causas desconocidas, el desgaste de las neuronas productoras de dopamina normal, relacionado con la edad, se acelera en ciertas personas. Esta teoría se sustenta en el conocimiento de que la pérdida de mecanismos protectores antioxidativos está asociada con la enfermedad de Parkinson y el envejecimiento.
Muchos investigadores creen que una combinación de estos cuatro mecanismos - daño oxidativo, toxinas ambientales, predisposición genética y envejecimiento acelerado - finalmente se identificarán como causas de esta enfermedad.
Una lista de referencia de los genes y los factores de riesgo, junto con un análisis Kegg vías de candidatos gen de susceptibilidad está disponible en esta base de datos Varias de las vías genéticas pueden estar directamente relacionados con los factores de riesgo ambientales, por ejemplo, el metabolismo de la toxina p450 vías, la entrada de patógenos o inmune vías, lo que sugiere que pueden actuar en sinergia o condición efectos de cada uno. (con traducción)
Diagnóstico
El diagnóstico de EP, que es puramente clínico (no existen marcadores biológicos), puede llegar a revestir una gran complejidad. Esta dificultad en la diagnosis es corriente que aparezca en los primeros estadios de la enfermedad, cuando los síntomas que el paciente presenta pueden ser atribuidos a otros trastornos. Consecuencia directa de este hecho es la elaboración de diagnósticos erróneos.
No existe ninguna prueba de laboratorio o estudio radiológico que permita diagnosticar la enfermedad, pero es frecuente que se realicen analíticas sanguíneas con el objetivo de descartar otros posibles trastornos, como el hipotiroidismo (al igual que EP, conlleva una ralentización en los movimientos), una disfunción hepática o patologías autoinmunes. Por otra parte, las técnicas de imagen cerebral, como son la resonancia magnética, la tomografía por emisión de positrones o la tomografía por emisión de fotón único, son eficaces a la hora de excluir otras dolencias que desencadenen síntomas parecidos a los de EP, como un accidente cerebrovascular o un tumor cerebral.
Resulta habitual que los facultativos formulen preguntas al paciente con las que pretenden dilucidar si este consumió alguna clase de estupefaciente o si estuvo expuesto a virus o toxinas medioambientales, para así determinar si un factor específico pudo haber sido la causa de un parkinsonismo. Es objeto de observación la actividad muscular del paciente durante un periodo de tiempo, pues con el avance de la enfermedad los trastornos motores específicos se vuelven más evidentes.
Tratamiento
El tratamiento de la enfermedad de Parkinson consiste en mejorar, o al menos mantener o prolongar la funcionalidad del enfermo durante el mayor tiempo posible. En la actualidad, el tratamiento puede ser de tres tipos (aunque son viables combinaciones): farmacológico, quirúrgico y rehabilitador.
Tratamiento farmacológico
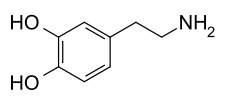

Fórmula desarrollada de la dopamina. Muchos de los síntomas característicos de la enfermedad de Parkinson son debidos a una deficiencia de dopamina en el cerebro, pero el suministro de este neurotransmisor al paciente con el objetivo de reponer las reservas agotadas no resulta eficaz, puesto que la dopamina no puede pasar del torrente sanguíneo al cerebro. Por ello, los fármacos que se emplean en el tratamiento de la enfermedad de Parkinson (fármacos anti-parkinsonianos) usan otras vías para restituir de forma temporal la dopamina en el citado órgano o bien, imitan las acciones de la misma.
Pese al optimismo reinante en un principio, ninguno de los fármacos usados en el tratamiento de la enfermedad de Parkinson actúa sobre la progresión de la enfermedad. En la actualidad, los fármacos más usados son levodopa y varios agonistas de dopamina, aunque también tienen cierta relevancia otros como la selegilina (inhibidor de la MAO-B), la amantadina (liberador de dopamina) o la benzatropina (antagonista del receptor muscarínico de la acetilcolina).
Levodopa
La levodopa, un fármaco oral que se introdujo en 1967 para tratar afecciones tales como la bradicinesia, la rigidez o el temblor, es el fármaco anti-parkinsoniano que reporta una mayor eficacia en la actualidad. Generalmente se combina con carbidopa o benseracida, lográndose con esto una reducción en las dosis necesarias y un amortiguamiento de los efectos secundarios periféricos. La estructura que la levodopa presenta permite que esta penetre en el cerebro, donde se sobreviene la transformación en dopamina, aunque cuando se administra En torno a un 80% de los pacientes tratados con levodopa manifiesta una mejoría inicial, sobre todo en lo referido a rigidez e hipocinesia, mientras que un 20% de las personas llega a recuperar por completo la función motora.
Agonistas dopaminérgicos


Fórmula desarrollada de la bromocriptina. La efectividad de los agonistas de la dopamina sobre el control de los síntomas, especialmente sobre la bradicinesia y la rigidez, es sensiblemente menor que la de la levodopa, pero esto queda en parte compensado por una vida media más larga y una menor incidencia de desarrollo de fenómeno «encendido-apagado» y discinesias.[Nota 2] Con la excepción de la cabergolina, el resto pueden usarse en monoterapia o asociados a levodopa. La utilización de estos fármacos se está extendiendo cada vez más como tratamiento único en los estadios tempranos de la enfermedad de Parkinson, siempre y cuando no se presente un predominio de temblor, con la finalidad de retrasar lo máximo posible la introducción de levodopa.[9]
La bromocriptina, un derivado de los alcaloides del Claviceps purpurea, es un potente agonista de la dopamina en el sistema nervioso central. Inhibidor de la adenohipófisis, fue usado inicialmente para tratar afecciones como la galactorrea o la ginecomastia, pero con posterioridad fue constatada su eficacia en la enfermedad de Parkinson. Su acción se prolonga más en el tiempo que la de la levodopa, de modo que no es necesario administrarla con tanta frecuencia. Se esperaba que la bromocriptina fuese eficaz en aquellos pacientes que dejasen de responder a levodopa por pérdida de neuronas dopaminérgicas, pero este hecho todavía no ha sido confirmado. Entre sus efectos adversos sobresalen las náuseas y vómitos, pero también se pueden presentar otros tales como congestión nasal, cefalea, visión borrosa o arritmias.[10]
Otros agonistas dopaminérgicos son la lisurida, cuyos efectos adversos son parecidos a los de la bromocriptina, su administración es parenteral y actualmente no está aprobada para el tratamiento de la enfermedad de Parkinson en EUA, solo en Europa; la pergolida, que es el más potente y uno de los que más vida media presenta, sin embargo este medicamento fue retirado en marzo del 2007 del mercado estadounidense por su asociación con valvulopatías cardiacas; el pramipexol, un compuesto no ergolínico que produce efectos clínicos de importancia sobre el temblor y la depresión; el ropirinol, que al igual que el anterior es un compuesto no ergolínico, pero a diferencia de este puede causar crisis de sueño; y la cabergolina, que es un derivado ergolínico, con una larga semivida de eliminación que permite administración única diaria. Cabe destacar que los tres últimos agonistas de los receptores de dopamina son los que más recientemente se han introducido en el panorama farmacológico.[9]
Inhibidores de la monoaminooxidasa B: selegilina
La selegilina es un inhibidor de la MAO selectivo para la MAO-B, que es la predominante en las zonas del sistema nervioso central que tienen dopamina. Con la inhibición de la MAO-B se conseigue proteger a la dopamina de la degradación intraneuronal, así que en un principio este fármaco fue utilizado como un complemento de levodopa.
Tras descubrirse la participación de la MAO-B en la neurotoxicidad, se planteó la posibilidad de que la selegilina podría tener efecto neuroprotector retrasando la progresión de la enfermedad.[11]
Liberadores presinápticos de dopamina: amantadina


Fórmula desarrollada de la amantadina. El descubrimiento accidental en 1969 de que la amantadina resultaba beneficiosa en la enfermedad de Pakinson, propició que esta dejase de ser usada únicamente como un fármaco antiviral, que era para lo que había sido concebida. Aunque los científicos no conocen con exactitud cómo actúa, han sido propuestos numerosos posibles mecanismos de acción partiendo de pruebas neuroquímicas que indican que incrementa la liberacón de dopamina, inhibe la recaptación de aminas o ejerce una acción directa sobre los receptores de dopamina. Con todo ello, estudios recientes han sacado a la luz que inhibe la acción del glutamato, una sustancia química cerebral que provoca la generación de radicales libres.
Además de no ser tan eficaz como la levodopa o la bromocriptina, la acción de la amantidina se ve disminuida con el transcurso del tiempo. En contraposición a esto, sus efectos secundarios son cualitativamente similares a los de la levodopa, pero ostensiblemente menos importantes.
Actualmente hoy se utiliza la amantadina asociada a Levodopa para logar controlar los trastornos motores, especialmente la discinecia y prolongar la vida útil de la Levodopa.
Tratamiento quirúrgico
A mediados del siglo XX, la neurocirugía era el método que con más frecuencia se utilizaba para tratar el temblor y la rigidez característica de los pacientes aquejados de la enfermedad de Parkinson, pero el problema se hallaba en que no siempre se tenía éxito en las intervenciones quirúrgicas y en las complicaciones de gravedad que solían surgir. Con este panorama, el uso de la cirugía se vio reducido a partir de 1967 con la introducción en el mercado de la levodopa, un tratamiento alternativo que proporcionaba más seguridad y eficacia. Pero con el avance tecnológico experimentado en estos últimos años, se han logrado conseguir novedosas técnicas de imagen cerebral que han permitido mejorar la precisión quirúrgica, recuperando la neurocirugía su popularidad como tratamiento para algunas personas con enfermedad de Parkinson que por diversos motivos, ya no responden al tratamiento con fármacos.
Transplante nervioso
Fue la enfermedad de Parkinson la primera enfermedad neurodegenerativa en la que se intentó realizar un transplante nervioso en 1982, siendo este un hecho que alcanzó una notable repercusión mediática.
Tratamiento rehabilitador
Es importante que los pacientes realicen ejercicio de manos.
Si con el tratamiento farmacológico se consigue que los pacientes mejoren en cuanto a los síntomas motores se refiere, no sucede lo mismo con el equilibrio, pues este va empeorando a lo largo del transcurso de la enfermedad. De hecho, se han llevado a cabo varios estudios que demostraron que no se experimentan cambios en el equilibrio global en pacientes con enfermedad de Parkinson en relación con la administración del tratamiento farmacológico.
Prevención
En los últimos años se han realizado múltiples estudios con el fin de identificar factores exógenos que pudieran modificar el riesgo de desarrollar esta enfermedad. Mediante estudios caso-control retrospectivos se ha intentado relacionar el consumo regular de antinflamatorios no esteroideos y de ciertas vitaminas con un menor riesgo de enfermedad de Parkinson pero los resultados de estos estudios son contradictorios y no es posible en estos momentos inferir que el consumo de estos fármacos reduzca el riesgo de padecer Parkinson. La asociación más firme actualmente es la mayor incidencia de la enfermedad entre no fumadores: existe una relación en la alteración en los niveles de dopamina producidas por el tabaco y un decremento del riesgo de contraer Parkinson, pero los mecanismos de tal relación aún no se encuentran determinados.[12]
Algunos estudios sugieren una relación entre el consumo de lácteos y la enfermedad de Párkinson.[13] [14] [15]
Notas
- ↑ Cuando la mortalidad estandarizada (ME), que se obtiene por medio de estudios de cohortes y de casos o controles que comparan la mortalidad en la EP con la de la población general, excede a cifra de 1, esto supone una disminución en la esperanza de vida.
- ↑ Un cambio repentino, que va de una movilidad aceptable a un falta casi total de movilidad, recibe el nombre de fenómeno «encendido-apagado». Este hecho suele estar vinculado a los medicamentos.
Referencias
- ↑ a b c Kumar, pág. 844
- ↑ a b c Piédrola, pág. 753
- ↑ Biblioteca Premium Microsoft Encarta 2006, Enfermedad de Parkinson
- ↑ Stokes, pág. 221
- ↑ Trilla, pág. 513
- ↑ Europa Press. «11 de abril: un día para marcar la diferencia (Servicio de información sobre discapacidad/Gobierno de España)».
- ↑ Zhen Qi, Gary W. Miller, Eberhard O. Voit (2008). Computational Systems Analysis of Dopamine Metabolism (artículo completo disponible en inglés). PLoS ONE 3(6): e2444. doi:10.1371/journal.pone.0002444 Último acceso 26 de junio de 2010.
- ↑ a b Gatto, Nicole M.; Cockburn, Myles; Brondstein, Jeff; Manthripragada, Angelika D.; Ritz, Beate (diciembre de 2009). «Well-Water Consumption and Parkinson’s Disease in Rural California» (en inglés). Environmental Health Perspectives 117 (12): pp. 1912-1918. http://www.ncbi.nlm.nih.gov/pubmed/20049211.
- ↑ a b Castells, pág. 146
- ↑ Rang, pág. 520
- ↑ Healthfinder, Archives of Neurology Fumar cigarrillos podría reducir el riesgo de Parkinson, Parkinson's Disease Foundation.
- ↑ http://www.ncbi.nlm.nih.gov/pubmed/17272289?dopt=Abstract
- ↑ http://www.neurology.org/cgi/content/abstract/64/6/1047
- ↑ http://www.ncbi.nlm.nih.gov/pubmed/12447934?dopt=Abstract
Bibliografía
- Rang, H.P (2008). Farmacología. Elsevier. ISBN 978-84-8086-303-2.
- Castells Molina, Silvia (2007). Farmacología en enfermería. Elsevier. ISBN 84-8174-993-9.
- Kumar, Vinay (2006). Patología humana. Elsevier. ISBN 84-8174-666-5.
- Stokes, Maria (2006). Fisioterapia en la rehabilitación neurológica. Elsevier Mosby. ISBN 84-8174-894-3.
- Riu Camps, Marta (2005). Cuidados enfermeros. Masson. ISBN 84-458-1414-1.
- Piédrola Gil, Gonzalo (2002). Medicina preventiva y salud pública. Masson. ISBN 84-458-1024-3.
- Rossi Izquierdo, Marcos. Estudios de los trastornos del equilibrio en pacientes con enfermedad de Parkinson. Publicaciones de la Universidad de Santiago de Compostela.
- Chana, Pedro (2010). Enfermedad de Parkinson. INTERNATIONAL MEDICAL TEXTS. ISBN 978-956-8952-00-6. Disponible en linea en ( http://www.cetram.org/dp/?q=node/113)
Enlaces externos
 Wikimedia Commons alberga contenido multimedia sobre Enfermedad de Parkinson. Commons
Wikimedia Commons alberga contenido multimedia sobre Enfermedad de Parkinson. Commons- Biblioteca Nac. de EE.UU.
- The Michael J. Fox Foundation for Parkinson's Research (inglés)
- Siguen creciendo las esperanzas para control del Mal de Parkinson
- European Parkinson´S Disease Association
- La enfermedad de Parkinson- estadísticas, síntomas, diagnóstico y tratamiento
- Asociacion Nacional Enfermos de Párkinson TARAY Aranjuez
- Guía de Asociaciones de Párkinson Españolas y recopilación de enlaces sobre párkison
- Portal de información sobre Parkinson, investigación, noticias, biblioteca
- Comunidad CETRAM Portal de información sobre Parkinson y movimientos anormales, noticias, biblioteca virtual libre material para médicos y pacientes
Categorías:- Enfermedades neurológicas
- Demencias
Wikimedia foundation. 2010.
